【救急科】太田 美穂先生
(健和会大手町病院 外科)-(前編)

――救急科を選んだきっかけを教えてください。
太田(以下、太):テレビドラマなどの影響で、漠然と救急医に憧れていました。医学部に入った後も、特定の臓器や疾患を掘り下げていくことより、全身を広く何でも診られることに魅力を感じ、救急科を選びました。
――救急科の持つ強みを教えてください。
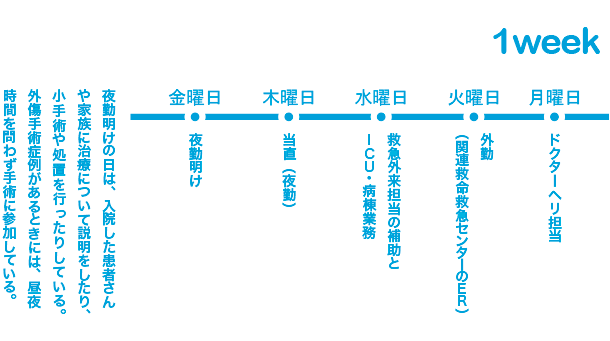
太:まずは、一人の患者さんを最初から最後まで診ることができることでしょうか。救急科に運ばれてくる患者さんの場合、疾患が一つとは限らないことも多いんです。特に多発外傷や敗血症といった、各科の専門領域を超えた総合的な管理が必要なケースでは、救急科が主治医となって専門的に管理します。
また、救急科に来た患者さんを各専門科に適切につなぐ力も必要です。例えば、くも膜下出血で運ばれてきて、腎機能も低下している患者さんは、脳神経外科の医師を主治医とし、腎臓内科にも介入をお願いします。医局では今、他科につないだ患者さんについても、救急医が集中治療の専従者として介入・管理できる体制を構築しています。他科の医師は、他の予定手術や診療などもあるなかで治療にあたるため、電解質の絶妙な補正や呼吸器の設定、抜管といった細かな部分をじっくり管理する余裕はあまりないと思うんです。また看護師も、患者さんの細かな変化に気が付いたとき、多忙な各科の医師には相談しにくいかもしれない。そんなときも、私たちがICUに付いていれば、すぐに対応できますから。
――臨床研修で市中病院を選んだのはなぜですか?
太:当時、佐賀大学の臨床研修は、各病棟を3か月単位で回る制度でした。私はできるだけ多くの診療科を回っておきたかったので、1か月単位で回ることができ、かつ救命救急センターもある佐賀県立病院好生館(現・佐賀県医療センター好生館)を選びました。研修医のうちから夜間のウォークインを経験できるのも魅力的でしたね。
――その後、専門研修では佐賀大学に戻られたのですね。
太:はい。佐賀大の救急はER方式と救命センター型方式の混在した形で、日勤帯・当直帯に関わらず、ほぼ全ての救急車の初療に関わります。救急外来をはじめ、集中治療や病棟主治医、気管切開などの小手術など、上級医に見守られながら、1年目からとにかく実践して身につけていきます。病院前救急診療にも力を入れています。まずは基本的にOJTから開始し、ドクターカーは数回上級医と一緒に乗った後は、すぐ一人で現場に出ていくことになります。
――大学病院の救急では、新人や若手のうちから難しい症例に出合うこともありますよね。
太:はい。現場では何が起こるかわかりませんし、若手が非常に珍しい症例に当たることもしばしばです。私は当直時に迷うことがあったら、オンコールの医師や、その症例に詳しい上級医に電話をかけていました。上の先生方に相談しやすい雰囲気があるのはありがたかったです。
【救急科】太田 美穂先生
(健和会大手町病院 外科)-(後編)
――印象に残っている症例を教えてください。
太:致死性不整脈で心肺停止状態の患者さんを診たときのことですね。心停止の時間が長く、もう助からないかもしれないと思ったのですが、懸命に集中治療を続けた結果、ある程度の意思疎通ができるまで回復し、車椅子で転院されました。「あの時必死で治療を続けて本当によかったな」と感じました。
――今後の目標をお願いします。
太:集中治療や外来、病院前救急など、様々な場面に対応できるようになりたいですね。医局では今、病院前診療から外来・手術・集中治療などの一連の流れをシームレスにできる体制を構築していますから。それに、将来的には大学病院に限らず、佐賀県全体の救急医療に貢献したいと考えているので、例えばあまり救急設備の充実していないような病院でも、きちんと診療・対応できる能力を身につけたいです。小児科の集中管理など、わからない分野もまだ多いので、他科の技術も積極的に吸収していきたいです。
――後輩へのメッセージをお願いします。
太:佐賀大救急部は、若手でも興味のある分野を自施設ばかりでなく外の関連病院でもどんどん学ばせてもらえます。ワーク・ライフ・バランスの点でも、男性も育休を取れるような働きやすい環境で、女性医師も増えています。興味のある方は、ぜひ佐賀に来てくださいね。
| 医学部卒業 | 2012年 佐賀大学医学部 卒業 | 卒後1年目 | 佐賀県立病院好生館 (現・佐賀県医療センター好生館) 臨床研修 | 臨床研修では多くの科を経験することができましたが、整形外科や産婦人科、小児科を回れなかったのが少し心残りです。 |
| 卒後3年目 | 佐賀大学医学部 救急医学講座 入局 | 専門研修中は、ずっと大学病院に勤務していました。 |
| 卒後7年目 | 救急科専門医 取得 健和会大手町病院 外科 | 佐賀大学救急医学講座の医局では今、外傷・腹部救急、集中治療の分野を強化しようとしているため、現在、私も大学病院の関連病院に出て、外科手術の修練を積んでいます。 |
2012年 佐賀大学医学部 卒業
2018年4月現在
健和会大手町病院 外科



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:淺村 尚生先生
- Information:Spring, 2018
- 特集:医師と研究
- 特集:基礎研究に携わる医師 鈴木 一博先生(大阪大学免疫学フロンティア研究センター 免疫応答ダイナミクス研究室)
- 特集:臨床研究に携わる医師 田中 里佳先生(順天堂大学医学部 形成外科学講座)
- 特集:臨床研究に携わる医師 田代 泰隆先生(九州労災病院 整形外科・スポーツ整形外科)
- 特集:社会医学研究に携わる医師 辻 真弓先生(産業医科大学医学部 産業衛生学講座)
- 特集:日本医学会会長に聴く 門田 守人先生(日本医学会 会長)
- 「食べる」×「健康」を考える③
- 同世代のリアリティー:薬剤師 編
- チーム医療のパートナー:看護師(緩和ケア・急性期)
- 地域医療ルポ:香川県木田郡三木町|松原病院 松原 奎一先生
- レジデントロード:麻酔科 長谷川 源先生
- レジデントロード:救急科 太田 美穂先生
- 医学教育の展望:医療におけるコミュニケーション教育
- 医師の働き方を考える:産業医として、子育て中の医師として、 日本社会の働き方改革に貢献したい
- 日本医科学生総合体育大会:東医体/西医体
- グローバルに活躍する若手医師たち:日本医師会の若手医師支援
- 日本医師会の取り組み:受動喫煙の防止
- 地域医療の現場で働く医師たち 第6回「日本医師会 赤ひげ大賞」表彰式開催
- 医学生の交流ひろば:1
- 医学生の交流ひろば:2
- 医学生の交流ひろば:3
- 日本医師会とドクタラーゼについて
- FACE to FACE:鈴木 あみ×西原 麻里子


