|

米国内科専門医、米国感染症科専門医、英国熱帯医学専門医
日本医師会総合政策研究機構 主任研究員 五味晴美
平成14年1月21日
はじめに
平成14年1月19日付けの新聞で、東京都内の脳神経外科病院での、セラチア菌による院内感染患者の集団発生(アウトブレイク)が報じられた。医療訴訟などが増加していく中で、入院中の患者さんが安全に治療を受けられる環境を整備することは、急務であると考えられる。
本項では、以下で、Q&A方式により、院内感染、院内感染の防止策、今回の起因菌となったセラチア菌(Serratia)について、医療従事者向けに解説する。
Q1:院内感染とはなにか。
| A1: |
院内感染は、病院感染とも呼ばれ、英語では、nosocomial infections、あるいは、hospital-acquired infectionsという。米国疾病管理センター(Centers for Disease Control and Prevention: CDC)は、統計上、入院後(または、特定の病棟に転科後)48時間以降に起こった感染症と定義している。
この院内感染に対し、病院の外でおこった感染症を、市中感染、community-acquired infectionsと呼ぶ。
|
Q2: なぜ、市中感染と、院内感染の区別が必要なのか。
| A2: |
一般に、市中感染と、院内感染では、感染症を引き起こす起因菌が大きく異なる。一般的に、院内感染は、病院外で健康に生活をしている人に活動性の病気を発症することのない微生物が日和見感染を起こすことで生じることが多いのである。ただし、院内、院外共通の起因菌も存在する。(例:黄色ブドウ球菌など)
|
Q3:院内感染を引き起こすことが知られている微生物は?
| A3: |
紙面の都合上、すべては網羅できないが、細菌では、以下に挙げるようなグラム陰性菌が、中心的な起因菌である。菌名の頭文字を取り、代表的グラム陰性菌はS. P. A. C. E.といわれる。
| S: Serratia | セラチア |
| P: Pseudomonas | 緑膿菌 |
| A: Acinetobacter | アシネトバクター |
| C: Citrobacter | サイトロバクター |
| E: Enterobacter | エンテロバクター |
これらの菌は、通常、病院外で、健康な人に感染症を引き起こすことは、まれである。(緑膿菌は、健常者にも感染症を起こすことはある)
そのほかの院内感染の起因菌には、グラム陰性菌のほかに、グラム陽性菌の黄色ブドウ球菌、表皮ブドウ球菌、腸球菌などが挙げられる。
|
Q4:院内感染では、どのような感染症が見られるか。
| A4: |
入院中は、医療器具などの異物が挿入されていることが多いため、それに関連した感染症が多く見られる。
例:カテーテル関連の菌血症 Catheter-related bacteremia
人工呼吸器関連の肺炎 Ventilator-associated pneumonia
カテーテル関連の尿路感染 Catheter-related urinary tract infection
外科術後創部感染 Surgical site infections
院内肺炎(人工呼吸器関連以外)nosocomial pneumonia
クロストリジウム ディフィシルによる院内下痢
経鼻チューブによる副鼻腔炎
褥創からの皮膚感染および骨髄炎 など。
|
Q5:院内感染の発生は、予防可能か。
Q6:院内で感染症が発生したらどうするのか。
| A6: |
院内で、感染症が発生した場合、その感染症が、患者から医療従事者、医療従事者から患者、患者から患者などへ、伝播することを防ぐことが最も重要である。
米国のCDCは、院内での感染伝播防止のために、次の4つのプレコーションを推奨している。
1.スタンダードプレコーション (標準的予防策、Standard precautions)
2.空気感染プレコーション (Airborne precautions)
3.飛沫感染プレコーション (Droplet precautions)
4.接触プレコーション (Contact precautions)
上記の4つを簡潔に解説する。(詳細は参考図書4、5を参照)
|
|
| 1. |
スタンダードプレコーションは、入院患者全員に適応になる。基本的に、ひとりの患者をケアー、診察する場合、その前後で、手洗いを励行すること。また、患者の体液(血液、尿、便、胸水、腹水、粘膜、皮膚病変からの浸出液など)に暴露あるいは接触する可能性のある場合は、手袋、必要に応じて、ゴーグル、ガウンなどを着用することである。これは、医療従事者自身を患者からの感染症から守ること、医療従事者が、別の患者へ、その前にケアーした患者の常在菌、起因菌を伝播させないことという大きな目的がある。事実、この最も簡単な、手洗いの励行だけでも、院内感染の伝播は高率に防止できることがわかっている。
|
2から4のプレコーションは、基本的に個室入院が必要である。しかしながら、米国を中心として作成されたこのガイドラインは、個室の数が圧倒的に少ない日本の現状には完全にあてはめることが事実上困難であることが多い。以下に、参考までに記載する。
| 2. |
空気感染プレコーション Airborne precautions
このプレコーションは、空気を介して感染が伝播する感染症を発症、あるいは、感染症の疑いがある患者に適応になる。患者と空気を共有(同室にいる)することで感染が伝播する可能性がある。
結核、麻疹、水痘症(帯状疱疹も含む)、天然痘に適応がある。
患者は、通路、廊下に対して陰圧である個室部屋に入院。結核の場合、室内に、紫外線装置があることが望ましく、ただちに空気中の結核菌を殺菌することが推奨されている。また、室内の空気が1時間に5~6回換気されることが望ましい。室内の空調設備は、院内のその他の部屋から独立していることが望ましい。
診察やケアーのため、患者の部屋に入室する際には、医療従事者は、N-95 のマスクを着用する必要がある。
|
| 3. |
飛沫感染プレコーション Droplet precautions
空気感染に比し、感染性の微粒子が大きい(>5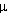 m)ので、患者の咳、痰などが飛ぶ範囲(半径1mぐらいの範囲)にいると感染が伝播する可能性がある。 m)ので、患者の咳、痰などが飛ぶ範囲(半径1mぐらいの範囲)にいると感染が伝播する可能性がある。
このプレコーションが適応になるのは、例として、次のようなものがある。
MRSAが喀痰から検出
多剤耐性のグラム陰性菌による肺炎
髄膜炎菌による感染症
百日咳菌
ムンプス
風疹
そのほかにも多数ある。
飛沫感染プレコーションの場合も、個室入院が望ましく、医療従事者は、外科的マスク(通常のマスクで、N-95である必要はない)を着用することが必要である。
|
| 4. |
接触感染プレコーション Contact precautions
接触することで感染が伝播する可能性のある疾患のある患者、あるいは疑いのある患者に適応になる。
例としては、
MRSAが検出された場合 (喀痰からの場合は、飛沫感染プレコーションも同時に適応になる)
急性感染性下痢 (Salmonella, Shigella, Clostridium difficileなど)
疥癬 などが挙げられる。
この場合も、個室入院が原則であり、患者ケアーにあたっては、手袋、ガウンを着用。その患者専用の聴診器などの簡易医療器具も設置されることが望ましいとされている。
|
|
以下では、今回、院内感染の集団発生(アウトブレイク)の起因菌となったセラチア菌について解説する。
Q7:セラチア菌の微生物学
| A7: |
グラム陰性の桿菌で、腸内細菌科に属する。セラチア菌による感染症の90%以上は、Serratia marcescens によることがわかっている。
セラチア菌は、通常の環境にひろく存在し、それには病院施設(特に、湿気の多い場所)も含まれる。病院内では、医療従事者の手、人工呼吸器の管、洗面所、静脈注射薬、血小板などの血液製剤などが、保有体(reservoir)になることが知られている。
各種動物から、セラチア菌は検出されているが、健康なヒトが保菌していることはまれである。
|
Q8:セラチア菌は、どのような経路で感染症を起こすのか。
| A8: |
病院内の湿気の多いところに存在している。例えば、集団発生の原因として、静脈注射液への混入とそれによる直接接種による感染がこれまでに報告されている。通常は、患者が、セラチア菌を咽頭、気道にコロニゼーション(保菌)を起こしていると、それが引き金となり、肺炎などのインフェクション(感染症)を起こすことが知られている。
院内で、集団発生(アウトブレイク)することも報告されている。
|
Q9:セラチア菌は、どのような感染症を起こすのか。
| A9: |
咽頭、気道にコロニゼーションを起こすことから、肺炎は代表的である。
尿路感染、カテーテル関連菌血症、外科術後創部感染などがもっともよく見られる。
その他では、軟部組織感染症、骨髄炎、手技後の胆道系感染、感染性関節炎(局所薬注入による)、眼内炎などを起こすことが報告されている。
|
Q10:診断はどうするのか。
| A10: |
培養が基本である。喀痰、血液、尿などを採取し、培養する。
入院後、48時間以降におこった発熱へのアプローチの仕方は、感染症なのか、感染症以外による発熱なのかを鑑別することが基本である。感染症の場合、院内でおこった感染症であるので、起因菌は、Q3/A3で扱ったものが中心である。血液培養を2セット(4本)、尿検査、尿の培養、胸部X線、喀痰培養などを、感染症の明らかなフォーカスが不明の場合、オーダーすることが必要である。
|
Q11: セラチア菌の治療は、どうするのか。
| A11: |
上記のように、培養を出し、感染症なのかどうか、検査している間は、初期治療(empiric therapy)を開始する。培養の結果が判明し、菌が同定され、感受性の結果も判明した場合は、治療をよりフォーカスを絞ったものにする。(specific therapy)
診断が確定するまでは、院内感染の起因菌のなかでも、とくに緑膿菌をカバーできる抗菌薬を選択することが重要である。というのは、緑膿菌をカバーできる抗菌薬が限られていること、耐性菌がすぐに発生することなどの理由による。
緑膿菌をカバーできる抗菌薬は、第3世代のセフェム系(ceftazidime, cefoperazoneなど)、第4世代のセフェム系(cefepimeなど)、ペニシリン系では、piperacillin/tazobactam、カルバペネム系、モノバクタム系、アミノグリコシド系、ニューキノロンがある。
セラチア菌が同定された場合:
90%以上の確率で感受性があるといわれているのが、カルバペネム系、アミノグリコシド系(amikacinなど)、第4世代セフェム系、ニューキノロンである。
第3世代のセフェム系は、AmpC-beta-lactamaseを産生する株には無効であるため、避けた方がよい。
|
Q12: 院内での感染予防のためのセラチア菌への対応は?
| A12: |
セラチア菌が検出された患者へは、スタンダードプレコーションが適応になる。(Q6/A6を参照)。但し、カルバペネム耐性などの多剤耐性菌の場合は、飛沫、接触感染プレコーションが必要になる場合もある。
|
参考図書:
| 1. |
Weinstein RA. Infection control in the hospital. Clinical syndromes: Nosocomial infections. Braunwald, Fauci, Kasper, Hauser, Longo, and Jameson (eds). In Harrison's Principles of internal medicine 15th edition. Part seven. Infectious diseases. New York: McGraw-Hill; 2001. p. 853-6
|
| 2. |
Russo TA. Serratia infections. Diseases caused by gram-negative enteric bacilli. Braunwald, Fauci, Kasper, Hauser, Longo, and Jameson (eds). In Harrison's Principles of internal medicine 15th edition. Part seven. Infectious diseases. New York: McGraw-Hill; 2001. p. 958-9.
|
| 3. |
Eisenstein BI and Zaleznik DF. Serratia. Enterobacteriaceae. Mandell GL, Bennett JE., and Dolin R. (eds) In Principles and Practice of Infectious Diseases. 5th edition. Infectious diseases and their etiologic agents. New York: Churchill Livingstone; 2000. p. 2303.
|
| 4. |
Jennings J and Manian FA. (eds) APIC Handbook of infection control 2nd edition.
Washington DC: Association for Professionals in Infection Control and Epidemiology, Inc.; 1999.
|
| 5. |
Association for Professionals in Infection Control and Epidemiology. Text of infection control and epidemiology. Washington DC. : APIC Inc.; 2000.
|
| 6. |
http://www.cdc.gov/ncidod/hip/Guide/guide.htm (CDCの院内感染ガイドライン)
|
| 7. |
http://www.guideline.gov/index.asp (各種ガイドラインの検索サイト)
|
| 8. |
青木眞. レジデントのための感染症診療マニュアル. 医学書院. 2000.
|
| 9. |
吉川博子、五味晴美、森兼啓太、上原由美子訳、光山正雄、嶋田甚五郎監修. セラチア.臨床微生物学ハンドブック. 医薬ジャーナル社. 2001.p. 106-7.
|
|

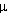 m)ので、患者の咳、痰などが飛ぶ範囲(半径1mぐらいの範囲)にいると感染が伝播する可能性がある。
m)ので、患者の咳、痰などが飛ぶ範囲(半径1mぐらいの範囲)にいると感染が伝播する可能性がある。