令和8年(2026年)2月20日(金) / 日医ニュース
全国医学部長病院長会議(AJMC)を取り巻く諸課題と日本医師会との連携
全国医学部長病院長会議会長/昭和医科大学病院長 相良博典
- 000
- 印刷
勤務医のページ


全国医学部長病院長会議(AJMC)は、全国の医学部長または医科大学長、大学病院長を会員とするわが国唯一の団体であり、医育機関に共通する教育・研究及び診療における諸課題と関連する重要事項について協議し、相互の理解を深めるとともに、意見の統一を図り、わが国における医学並びに医療の改善・向上に資することをその目的としている。
一昨年の4月より、医師の時間外労働の上限規制(医師の働き方改革)が施行された。医師が健康に働き続けることのできる環境を整備することは、医師本人にとってはもとより、患者・国民に対して提供される医療の質・安全を確保すると同時に、持続可能な医療提供体制を維持していく上で、重要であることは論をまたない。その中で、国民の健康と福祉を担う医療者を育成する全国の医学部・大学病院が、これら人材の教育に加え、未来の種まきたる研究を強力に推進しつつ、診療体制の一層の充実を図る使命を全うするには、多くの課題がある。課題先進国たるわが国において、これらの課題に、いかに筋道をつけ、安心安全な社会の幸福を実現していけるかについては、正解を見いだせている状況にはない。
しかし、その中にあってコロナ禍という試練が浮かび上がらせた日本の医療の強靭(きょうじん)さと脆弱(ぜいじゃく)さなどを一例として、何を残し、次代に引き継ぐべき考え方であるのかを振り返り、弱さを強みに変えていく議論を起こすことで、より良い方向性を見いだしていくことができたと思う。それは、わが国の医療の将来を左右する国民的議論でもある。
議論の過程において、AJMCの多様性が力になると信じている。そのためには、日本医師会との密接な連携が必要になってくる。「連携」というのは、実は英語にするのが難しい言葉である。仕事で、「この件は誰それに連携して下さい」という場合、一緒にやるのか、事後に情報共有すれば良いのか、協力を仰いで共に解決を図って欲しいということなのか、"linkage"か"alignment"か"cooperation"なのか、状況依存的で、曖昧なことが多くある。地域医療連携を考える上で、私が一番大切にしたいと思っているのは、英語でいうところの、"tie"、心の通い合いや絆といった、信頼関係に基づくつながりである。
大学病院で行われる高度先進医療は、いわば有事の医療であって、言うまでもなく、地域の患者さんの毎日は、地域の先生方によって支えられている。大学病院が、地域において適切に役割を果たすには相互信頼が不可欠だ。相互信頼とは、患者さんのために、お互いに協力し合う先に生まれる、心のつながりである。
これがあれば、必要なことを、必要な時に相談できるようになる。
自ずと、"connect"でき、"linkage"が生まれる。ここに生まれる「ありがとう」という言葉が接着剤となって、強いつながりが育まれるのだと思う。その緊密な連携の結果は、地域の医療を、また日本の医療の質を、一層高めてくれるだろう。
皆様方と共に英知を結集し、政府や関係機関と情報交換を重ねつつ、広く議論を起こして、課題に対する解決策を模索していきたいと考えている。
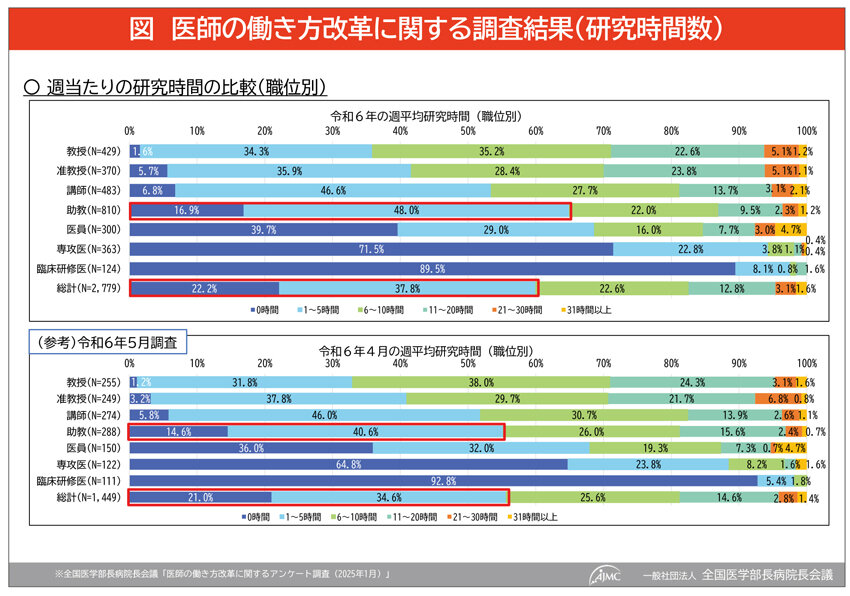
医師の働き方改革が始まり見えてきた課題―AJMCが行った医師の働き方改革に関するアンケート調査から明らかになった案件―(図)
I.人材不足やタスクシフトに関する課題
・医師事務作業補助者やコメディカルスタッフの不足により、タスクシフト/シェアが十分に機能していない。
・看護師や薬剤師の人員が不足している。
Ⅱ.労働時間管理に関する課題
・長時間労働医師の面接指導や代償休息付与が負担となっている。
・時間外労働の管理が煩雑で、給与計算にも影響が出ている。
・変形労働時間制の導入により、手当の減少など給与への影響が出ている。
Ⅲ.病院経営や医療提供体制に関する課題
・人件費の増加や収益減少により、病院経営に影響が出ている。
・教育・研究時間の減少により、医師のキャリア形成や医療の質の低下が懸念される。
・地域医療への貢献と特例水準該当者の削減の両立が難しい。
・二次救急医療機関との連携不足により、三次救急医療機関に負担が集中している。
Ⅳ.その他
・事務作業が増大している。
・時間外申請・承認の遅延がみられる。
・特定の診療科や人物への負担が集中している。
・医療DXに対応できる人材が不足している。
・財源が不足し整備が遅れている。
―などである。
経営に関して考えてみると、大学病院は、多くの高度な機器を使う装置産業、かつ医師、看護師、検査技師、薬剤師などを大量に必要とする労働集約型産業であるため、持ち出しが多くなるのは当然である。また、光熱費、医薬品等の高騰も影響する一方、保険診療は公定価格のため価格転嫁ができない。
このような状況下で、今の日本の医療保険制度は高度急性期病院に非常に厳しい仕組みになっている。
診療を頑張っても収益が上がらないという構造的な問題がある中で、診療時間の増加とともに研究時間が減り、研究助手等のポストを置こうにもその人件費が捻出できない。病院経営の健全化と研究の推進は一体的な問題であろう。
このような問題、諸課題を日本医師会と情報を共有し、強力な連携を取ることにより、日本の医療環境が良い方向へと改善していくことを期待したい。



