医療の必要性に応じ、適切な病床を使う
日本の病床は「多い」のか?
T:前述ページで「日本の病床数は多い」という話が出ていました。その根拠としてメディア等でよく引用されているのは、OECDの「日本の病床数は人口1000人当たり13.0床」というデータでしょう。これを見れば、日本は人口当たりの病床数は多いように見えます*1が、総病床数だけを比較してもあまり意味はありません。
A:そうなんですか?
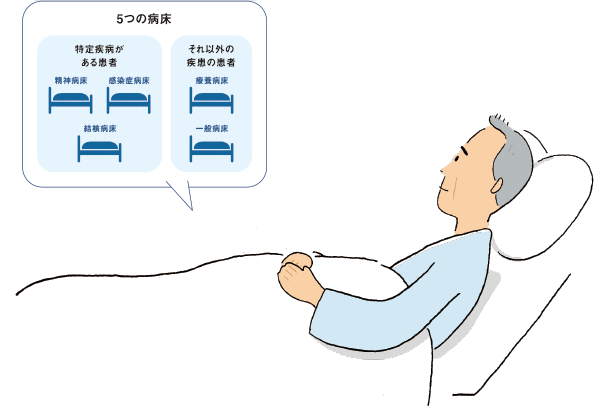
T:まず、病床には様々な種類があり、日本の医療法では感染症・精神・結核・療養・一般と、病床は5種類に分かれています。日本は精神病床の占める割合が多く、精神病床を除けば他国との病床の差は少し縮まります。また、諸外国に比べて日本ではケアを必要とする人が長期的に生活できる施設が少なく、病床がその役割を担ってきた側面もあります。
A:なるほど。それを考慮すると、一時的に入院を必要とする人のための病床数の差はそれほどでもなくなるのですね。
T:一般病床と療養病床は、さらに高度急性期機能、急性期機能、回復期機能、慢性期機能の四つに区分されます*2。諸外国では、高度急性期機能+急性期機能と回復期機能を分けて病床数を計上していますが、日本はこれらを区別していません。諸外国の回復期機能の病床数を加えた数字と比較すると、日本が特に多いとは感じられなくなるでしょう*3。
医療分野に限りませんが、データを国際的に比較する際は、各国の社会環境や社会構造の違い、用語の定義やそれを支える制度の違い、データの集計方法・対象の違いなども考慮する必要があります。
人口1,000人当たり急性期病床数+リハビリ病床数
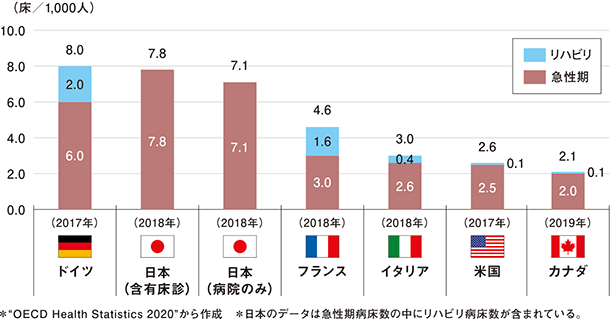
*1 OECDデータでは、人口1,000人当たりの病床数はアメリカは2.9床、ドイツは8.0床とされている。
*2 地域医療構想(→後述ページも参照)上の区分。
*3 人口1,000人当たりの、急性期機能と回復期機能を合わせた病床数は、日本の7.1床に対し、例えばドイツでは8.0床になる。
医療機関や病棟の機能分化を進め
限られた病床を効率よく使う
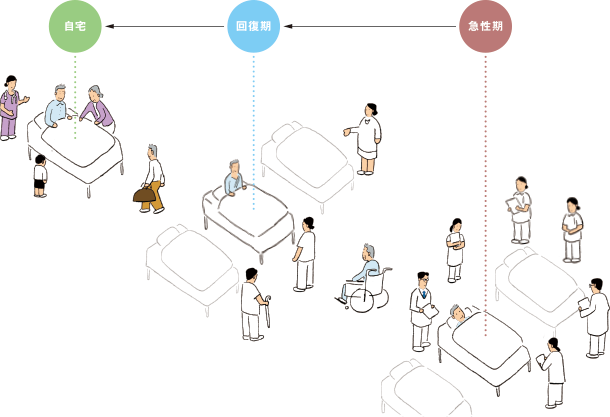
T:他国との比較はともかく、多くの人員を必要とする、つまり社会的にも多くのコストがかかる(高度)急性期病床は限りある貴重な医療資源です。この資源を効率良く活用するためには、患者さんの医療やケアの必要度に合わせて、適切な役割の病床に入院できるような仕組みを動かしていくことが重要です。
A:確かに。回復してきて医療の必要度が下がった患者さんが、スタッフの充実した病床に居続けるのは効率が良くないですよね。
B:そういえば、実習中にICUから一般病床へ、患者さんの移送を手伝いました。あれは、ICUでの管理が必要なくなった患者さんに一般病床に移っていただいて、次に来る重症な患者さんのためにベッドを空ける作業だったのですね。
A:でも、その先の一般病床からも、どんどん退院・転棟していただかないと、病院はいっぱいになってしまいませんか?
T:良い気付きですね。ですが、病気や怪我の治療をした患者さんは、症状が落ち着いてもすぐに自宅に帰れる方ばかりとは限りません。ですから、必要に応じて回復期リハビリテーション病院*4に転院したり、在宅医療へのスムーズな移行を支援するといったアプローチが大切になってきます。これがうまくいかないと、新たに入院を必要とする患者さんの受け入れがストップしてしまうのです。
A:急性期~回復期~自宅への流れを適切に進めていかないと、限られた病床で多くの患者さんの治療を行うことはできない、ということですね。
T:もちろん、無理に急いではいけませんが、できるだけスムーズに次の段階に進めるようにしていければ良いですね。
B:だから、地域医療連携とか地域包括ケアが大事ということになるんですね。
T:その通りです。大学病院のような基幹病院から地域の医療機関、そしてかかりつけ医までがきちんと連携して、患者さんがその時必要な医療やケアを受けられるようにすることが、結局は「病床が足りない」という事態を防ぐことにもつながるのです。
*4 正確には、回復期リハビリテーション病棟入院料を算定する病院



- No.44 2023.01
- No.43 2022.10
- No.42 2022.07
- No.41 2022.04
- No.40 2022.01
- No.39 2021.10
- No.38 2021.07
- No.37 2021.04
- No.36 2021.01
- No.35 2020.10
- No.34 2020.07
- No.33 2020.04
- No.32 2020.01
- No.31 2019.10
- No.30 2019.07
- No.29 2019.04
- No.28 2019.01
- No.27 2018.10
- No.26 2018.07
- No.25 2018.04
- No.24 2018.01
- No.23 2017.10
- No.22 2017.07
- No.21 2017.04
- No.20 2017.01
- No.19 2016.10
- No.18 2016.07
- No.17 2016.04
- No.16 2016.01
- No.15 2015.10
- No.14 2015.07
- No.13 2015.04
- No.12 2015.01
- No.11 2014.10
- No.10 2014.07
- No.9 2014.04
- No.8 2014.01
- No.7 2013.10
- No.6 2013.07
- No.5 2013.04
- No.4 2013.01
- No.3 2012.10
- No.2 2012.07
- No.1 2012.04

- 医師への軌跡:塚田(哲翁) 弥生先生
- Information:Summer, 2022
- 特集:「病床」がみえる
- 特集:なぜ病床はすぐに増えないのか?
- 特集:医療の必要性に応じ、適切な病床を使う
- 特集:病床を効率良く使う~ベッドコントロール~
- 特集:病床を効率良く使う~退院支援と地域包括ケア~
- 特集:どれだけの病床を確保すべきか
- チーム医療のパートナー:総合病院の歯科医師
- Blue Ocean:埼玉県|本淨 桃里先生(深谷赤十字病院)
- Blue Ocean:埼玉県|福岡 謙徳先生(秩父市立病院)
- 医師の働き方を考える:医師の視点で施策に携わり地域住民の健康増進に尽力する
- 日本医師会の取り組み:医師年金のすすめ
- グローバルに活躍する若手医師たち:日本医師会の若手医師支援
- 医学生大募集! ドクタラーゼの取材に参加してみませんか?
- 授業探訪 医学部の授業を見てみよう!:浜松医科大学「医療法学」
- 同世代のリアリティー:総合商社 編
- 日本医科学生総合体育大会:東医体/西医体
- 医学生の交流ひろば:東北大学医学祭実行委員
- 医学生の交流ひろば:関東医学部勉強会サークルKeMA
- 医学生の交流ひろば:米国内科学会Student Committee
- 医学生の交流ひろば:いがくせいの森
- 医学生の交流ひろば:若者にHPVワクチンについて広く発信する会 Vcan
- 医学生の交流ひろば:医学生匿名座談会〜なぜ私たちは東京へ向かうのか〜
- FACE to FACE:海賀 俊征 × 町田 芳知

